Stłuszczeniowa choroba wątroby, znana również jako MAFLD, jest coraz bardziej rozpowszechnionym problemem zdrowotnym na całym świecie. Jest to poważna choroba, która charakteryzuje się nadmiernym gromadzeniem tłuszczu w komórkach wątroby. Choć MAFLD często kojarzona jest z uszkodzeniem wątroby, istnieje również silny związek między tą chorobą a zdrowiem układu sercowo-naczyniowego.
Naukowcy nie mają już wątpliwości, że choroby układu pokarmowego wpływają na zdrowie sercowo-naczyniowe
Wzrost ilości komórek tłuszczowych w wątrobie wiąże się z rozwojem stanu zapalnego, który jest czynnikiem ryzyka chorób sercowo-naczyniowych. Miażdżyca to przecież nic innego jak przewlekły proces zapalny dotyczący głównie śródbłonka naczyń. Dodatkowo choroba stłuszczeniowa wątroby może również wpływać na układ bodźco-przewodzący serca, zwiększając ryzyko arytmii i powikłań związanych z zastawkami serca.
Co więcej, uszkodzenie wątroby może prowadzić do zaburzeń metabolicznych, takich jak insulinooporność i zwiększone ryzyko cukrzycy typu 2. Te czynniki z kolei są powiązane z rozwojem chorób sercowo-naczyniowych. Dlatego leczenie chorób układu pokarmowego, w tym chorób wątroby, może pomóc w leczeniu chorób sercowo-naczyniowych.
 Zrozumienie związku między MAFLD a chorobami sercowo-naczyniowymi
Zrozumienie związku między MAFLD a chorobami sercowo-naczyniowymi
Zgodnie z dokumentem opracowanym przez Sekcję Farmakoterapii Sercowo-Naczyniowej Polskiego Towarzystwa Kardiologicznego, istnieje silne powiązanie między MAFLD a ryzykiem sercowo-naczyniowym.
Ponadto stłuszczeniowa choroba wątroby często współistnieje z innymi chorobami metabolicznymi, takimi jak otyłość, cukrzyca typu 2, dyslipidemia i nadciśnienie tętnicze, które również zwiększają ryzyko chorób sercowo-naczyniowych.
Otyłość i zespół metaboliczny wiążą się z większym ryzykiem zgonu z powodu chorób sercowo-naczyniowych oraz większą ogólną śmiertelnością.
Wyniki analiz i metaanaliz wskazują, że powikłania sercowo-naczyniowe występują częściej u osób z udokumentowanym MAFLD.
Pacjenci z MAFLD mają większe ryzyko rozwoju chorób serca, takich jak miażdżyca, nadciśnienie tętnicze i udary mózgu. Istnieje wiele czynników, które przyczyniają się do tego związku, w tym wspólne czynniki ryzyka, takie jak otyłość, insulinooporność i podwyższony poziom cholesterolu.
Rozpowszechnienie stłuszczeniowej choroby wątroby i chorób sercowo-naczyniowych
Zarówno stłuszczeniowa choroba wątroby, jak i choroby sercowo-naczyniowe są coraz bardziej rozpowszechnione na całym świecie.
Szacuje się, że miliony ludzi cierpią na te schorzenia, a liczba ta stale rośnie.
Stłuszczeniowa choroba wątroby jest obecnie jednym z głównych przyczyn przewlekłej choroby wątroby, a choroby sercowo-naczyniowe są jedną z głównych przyczyn zgonów na świecie.
MAFLD jest powszechną chorobą, która występuje u około 25% populacji na świecie. Jej częstość wzrasta u pacjentów z otyłością i zespołem metabolicznym.
Zrozumienie związku między tymi dwoma schorzeniami jest zatem kluczowe dla skutecznej interwencji terapeutycznej. Skuteczne leczenie chorób układu pokarmowego jest warunkiem skutecznego leczenia chorób układu sercowo naczyniowego. Niestety dotąd niewielu kardiologów rozumiało tę zależność.
 Czynniki ryzyka i przyczyny stłuszczeniowej choroby wątroby i chorób sercowo-naczyniowych
Czynniki ryzyka i przyczyny stłuszczeniowej choroby wątroby i chorób sercowo-naczyniowych
Istnieje wiele czynników ryzyka i przyczyn, które mogą prowadzić do rozwoju zarówno stłuszczeniowej choroby wątroby, jak i chorób sercowo-naczyniowych.
Dzisiaj już wiadomo, że przyczyną rozwoju stłuszczeniowej choroby wątroby jest przewlekły stan zapalny, który odpowiada także za większość chorób serca.
Zapalenie jest istotnym czynnikiem w patogenezie tych chorób, prowadząc do uszkodzenia komórek wątroby i naczyń krwionośnych. Przewlekły stan zapalny w wątrobie wywołuje procesy fibrozy, które mogą prowadzić do marskości wątroby. Ponadto stan zapalny sprzyja akumulacji lipidów w hepatocytach, prowadząc do stłuszczenia wątroby.
W przypadku chorób serca, przewlekły stan zapalny prowadzi do uszkodzenia ścian naczyń krwionośnych, promuje procesy miażdżycowe i zwiększa ryzyko zakrzepicy. Dysfunkcja naczyń krwionośnych prowadzi także do zaburzeń procesó odżywiania i oddychania komórkowego – dotyczy to wszystkich komórek organizmu, w tym także komórek serca.
Trzy kroki do zdrowia – nowoczesne, skojarzone leczenie stłuszczeniowej choroby wątroby i chorób sercowo-naczyniowych
Eliminacja źródeł przewlekłych stanów zapalnych ma kluczowe znaczenie w prewencji i leczeniu zarówno stłuszczeniowej choroby wątroby, jak i chorób serca.
Medycyna oferuje już dzisiaj szereg farmakologicznych i niefarmakologicznych metod leczenia. Okazuje się, że odpowiednia modyfikacja czynników stylu życia przynosi często efekty lepsze niż farmakoterapia. Niestety ta opcja nie zawsze jest dostępna.
Możliwe jest leczenie chorób układu pokarmowego, w tym wątroby, które wspiera leczenie chorób sercowo-naczyniowych
Wiemy już, że leczenie chorób układu pokarmowego, w tym wątroby, może mieć pozytywny wpływ na leczenie chorób sercowo-naczyniowych. Poprawa funkcjonowania wątroby przyczyni się do zmniejszenia poziomu cholesterolu i poprawy metabolizmu glukozy, co wpływa na zdrowie sercowo-naczyniowe.
Właściwa diagnoza i spersonalizowana opieka nad pacjentem obejmująca zarówno wątrobę, jak i serce, jest zatem kluczowa.
Opcje leczenia stłuszczeniowej choroby wątroby i chorób sercowo-naczyniowych skupiają się dzisiaj na redukcji przewlekłego stanu zapalnego. Istnieje kilka podejść terapeutycznych, które mogą pomóc w zmniejszeniu stanu zapalnego zarówno w wątrobie, jak i w układzie sercowo-naczyniowym.
Jeden fakt pozostaje niezmienny – musimy zacząć od regeneracji przewodu pokarmowego i wyeliminowania pokarmowych źródeł przewlekłego stanu zapalnego.
 1. Eliminacja źródeł przewlekłego stanu zapalnego dzięki odpowiednio spersonalizowanej diecie eliminacyjnej
1. Eliminacja źródeł przewlekłego stanu zapalnego dzięki odpowiednio spersonalizowanej diecie eliminacyjnej
Indywidualnie dobrana dieta, która wyeliminuje pokarmowe czynniki stanu zapalnego i pomoże wyciszyć procesy zapalne. Kluczową rolę w podejściu do leczenia odgrywają badania diagnostyczne, które umożliwiają personalizację diety, dzięki identyfikacji czynników ryzyka.
Narzędziem diagnostycznym, które stosuje się w celu wykluczenia pokarmów działających u danego pacjenta prozapalnie, jest unikalne badanie cytotoksyczności składników pożywienia Kod Metaboliczny 200. oraz badanie cytotoksyczności dodatków do żywności Food Chemical Scan 21.
Na podstawie wyników tych badań możemy opracować spersonalizowaną dietę eliminacyjną, która określa, jakie produkty spożywcze powinniśmy uwzględnić w codziennym jadłospisie, a jakie należy wykluczyć.
Produkty spożywcze, które wywołują przewlekły stan zapalny, są okresowo eliminowane, podczas gdy te, które wpływają pozytywnie na układ sercowo-naczyniowy i łagodzą stany zapalne, są zalecane.
Spersonalizowana dieta eliminacyjno-rotacyjna pozwala skutecznie zmniejszyć stan zapalny organizmu. W połączeniu z kompleksową opieką specjalistyczną, daje pacjentom szansę na odzyskanie zdrowia.
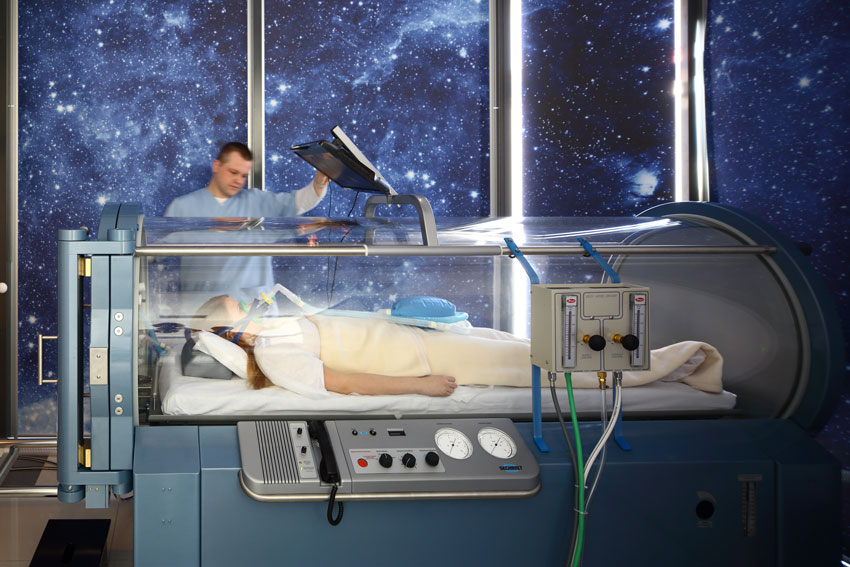 2. Wspomaganie dowozu tlenu i składników odżywczych do uszkodzonych przez stan zapalny tkanek
2. Wspomaganie dowozu tlenu i składników odżywczych do uszkodzonych przez stan zapalny tkanek
Na skutek długotrwale utrzymującego się stanu zapalnego cały organizm w tym wątroba i układ krwionośny długoterminowo funkcjonują w warunkach sub optymalnych, czyli z niedoborem tlenu i składników odżywczych. Co gorsza, następuje kumulacja w tkankach substancji toksycznych, czyli nagromadzonych metabolitów komórkowych i nie tylko.
Współczesne metody wspomagania leczenia przewlekłych stanów zapalnych, jakimi dysponują nieliczne kliniki na świecie, obejmują również innowacyjne techniki, takie jak tlenoterapia hiperbaryczna (HBOT) i zabiegi VACUIONO.
VACUIONO to dwa innowacyjne urządzenia medyczne, które mają zastosowanie w terapii przewlekłego stanu zapalnego. Seria zabiegów wspomaga dowóz krwi do komórek, i umożliwia przesycenie krwi tlenem, dzięki czemu możliwe jest dostarczanie większych ilości tlenu do komórek, przez rozszerzone naczynia włosowate. Poza tym zabiegi wspomagają działanie pompy limfatycznej, w celu usprawnienia procesów detoksykacji komórek i przestrzeni międzykomórkowej.
Tlenoterapia hiperbaryczna polega na oddychaniu czystym tlenem w podwyższonym ciśnieniu w specjalnej komorze ciśnieniowej – hiperbarycznej. Wysokie ciśnienie pozwala zwiększyć ilość dostarczanego tlenu do tkanek, co ma korzystny wpływ na procesy regeneracyjne, redukcję stanu zapalnego oraz poprawę mikrokrążenia. Podczas tlenoterapii hiperbarycznej tlen dociera także do tych komórek, które nie są już zaopatrywane w tlen w wyniku uszkodzenia naczyń krwionośnych. Ponadto, przy odpowiednio wysokim ciśnieniu, zwiększa się znacznie wytwarzanie komórek macierzystych Stem Cells, które umożliwiają zastąpienie uszkodzonych komórek.
 3. Regeneracja mikrobioty jelitowej wspomaga funkcje przewodu pokarmowego kluczowe dla odżywienia układu sercowo-naczyniowego:
3. Regeneracja mikrobioty jelitowej wspomaga funkcje przewodu pokarmowego kluczowe dla odżywienia układu sercowo-naczyniowego:
Wiemy już, że zdrowie jelit i całego układu pokarmowego jest warunkiem skutecznego leczenia praktycznie wszystkich chorób przewlekłych. Mikrobiota jelitowa, czyli biliony mikroorganizmów zamieszkujących nasz układ pokarmowy, odgrywa fundamentalną rolę w prawidłowym funkcjonowaniu całego organizmu. Bez tych mikroskopijnych bakterii jelitowych życie człowieka byłoby niemożliwe.
Dlatego przywrócenie równowagi mikrobioty jelitowej jest kolejnym kluczowym czynnikiem w terapii chorób przewodu pokarmowego i wątroby, a także układu sercowo naczyniowego.
Zabiegi hydrokolonoterapii stanowią jedną z metod terapeutycznych, mających na celu przywrócenie równowagi mikrobioty jelitowej. Odbudowa prawidłowej, fizjologicznej funkcji jelit ma pozytywny wpływ na redukcję stanu zapalnego, optymalizację procesów trawiennych oraz wzmocnienie układu immunologicznego.
Należy jednak zachować ostrożność decydując się na taki zabieg, bo zabiegi hydrokolonoterapii stały się w ciągu ostatnich kilkudziesięciu lat tak popularne, że zaczęły być wykonywane nawet w zakładach kosmetycznych, przez osoby, które nie posiadają wykształcenia medycznego.
Radzimy zadbać o to, by zabiegi hydrokolonoterapii były wykonywane w warunkach, które może zapewnić jedynie placówka medyczna. W podmiocie leczniczym odpowiednio doświadczony specjalista wykona zabieg zgodnie z odpowiednimi protokołami, zapewniając pacjentom odpowiednią higienę, bezpieczeństwo, skuteczność i brak ryzyka powikłań.
 Przyszłe implikacje dla leczenia stłuszczeniowej choroby wątroby i zdrowia sercowo-naczyniowego
Przyszłe implikacje dla leczenia stłuszczeniowej choroby wątroby i zdrowia sercowo-naczyniowego
Odkrycie związku między stłuszczeniową chorobą wątroby a zdrowiem układu sercowo-naczyniowego ma kluczowe znaczenie dla milionów pacjentów cierpiących z powodu tych chorób.
Opcje leczenia stłuszczeniowej choroby wątroby i chorób sercowo-naczyniowych powinny obejmować przede wszystkim redukcję przewlekłego stanu zapalnego na tle pokarmowym.
Leczenie może być skuteczne i dawać trwałe efekty, kiedy usuwa przyczynę problemu
Wdrożenie odpowiednio spersonalizowanego postępowania żywieniowego, które eliminuje pokarmowe czynniki stanu zapalnego, pomaga wyciszyć procesy zapalne i przyczynia się do odciążenia układu pokarmowego i układu odpornościowego.
Dopiero wtedy można zadbać o dostarczenie tkankom niezbędnych składników odżywczych – białek, tłuszczy, węglowodanów oraz minerałów i witamin.
Liczy się wiedza, doświadczenie specjalistów oraz odpowiednie wyposażenie kliniki
Wspomaganie układu oddechowego, pokarmowego i krwionośnego z wykorzystaniem nowoczesnych zabiegów medycyny fizykalnej ma często podstawowe znaczenie w regeneracji organizmu pacjenta.
Usprawnienie dowozu do tkanek, uszkodzonych w wyniku utrzymującego się stanu zapalnego, substancji odżywczych i tlenu może być osiągnięte dzięki takim zabiegom jak tlenoterapia hiperbaryczna (HBOT) i VACUIONO.
Regeneracja jelit i odbudowa mikrobioty jelitowej postępuje znacznie szybciej dzięki zabiegom hydrokolonoterapii. Zwłaszcza u pacjentów, którzy od dłuższego czasu zmagają się z przewlekłym stanem zapalnym takie wspomaganie staje się wręcz niezbędne.
Ważne jest, aby korzystać z tych metod leczenia pod nadzorem odpowiednio wykwalifikowanych specjalistów medycznych.
Bibliografia:
- Liang, Y., Chen, H., Liu, Y., Hou, X., Wei, L., Bao, Y., Yang, C., Zong, G., Wu, J., & Jia, W. (2021). Association of MAFLD With Diabetes, Chronic Kidney Disease, and Cardiovascular Disease: A 4.6-Year Cohort Study in China. The Journal of Clinical Endocrinology and Metabolism. https://doi.org/10.1210/clinem/dgab641.
- Peng, D., Yu, Z., Wang, M., Shi, J., Sun, L., Zhang, Y., Zhao, W., Chen, C., Tang, J., Wang, C., Ni, J., Wen, W., & Jiang, J. (2022). Association of Metabolic Dysfunction-Associated Fatty Liver Disease With Left Ventricular Diastolic Function and Cardiac Morphology. Frontiers in Endocrinology. https://doi.org/10.3389/fendo.2022.935390.
- Shiha, G., Korenjak, M., Eskridge, W., Casanovas, T., Velez-Moller, P., Högström, S., Richardson, B., Muñoz, C., Sigurðardóttir, S., Coulibaly, A., Milan, M., Bautista, F., Leung, N., Mooney, V., Obekpa, S., Bech, E., Polavarapu, N., Hamed, A., Radiani, T., Purwanto, E., Bright, B., Ali, M., Dovia, C., McColaugh, L., Koulla, Y., Dufour, J., Soliman, R., & Eslam, M. (2020). Redefining fatty liver disease: an international patient perspective.. The lancet. Gastroenterology & hepatology. https://doi.org/10.1016/S2468-1253(20)30294-6.
- Sessa, A., Guarino, S., Umano, G., Arenella, M., Alfiero, S., Quaranta, G., Giudice, E., & Marzuillo, P. (2021). MAFLD in Obese Children: A Challenging Definition. Children. https://doi.org/10.3390/children8030247.
- Fu Q, Duan R, Sun Y, Li Q. Hyperbaric oxygen therapy for healthy aging: From mechanisms to therapeutics. Redox Biol. 2022 Jul;53:102352. Schottlender N, Gottfried I, Ashery U. Hyperbaric Oxygen Treatment: Effects on Mitochondrial Function and Oxidative Stress. Biomolecules. 2021 Dec
-
Balmer, M., & Dufour, J. (2011). [Non-alcoholic steatohepatitis – from NAFLD to MAFLD].. Therapeutische Umschau. Revue therapeutique. https://doi.org/10.1024/0040-5930/a000148.Autorzy:
Izabela Wrzołek, Sylwiusz Trawiński, Julia Trawińska